刘晓兵医生的科普号
- 精选 挑战性主动脉弓的激光原位开窗体会刘晓兵 主任医师 上海第九人民医院 血管外科1029人已读
- 精选 下腔静脉血栓形成的历史演变
上海交通大学血管病诊治中心200011【摘要】下腔静脉血栓形成(IVCT)是目前公认的具有显著发病率和死亡率的严重疾病之一。布加综合征等先天性狭窄或发育畸形是是以往IVCT发生的主要原因,但由于近十年来下腔静脉滤器植入数量的不断增多,留在人体的滤器数量居高不下,因而滤器相关的下腔静脉血栓形成反而渐渐成为历史的主流。随着介入技术的不断发展,IVCT的治疗也成功的实现了由开放向腔内的历史转变。本文综合国内外现状,并结合个人的诊治体会,对IVCT的历史演变作一述评。【关键词】下腔静脉;血栓;肺栓塞;布加综合征;滤器InferiorVenaCavaThrombosis: the Historical Evolution[Abstract] Inferior vena cava thrombosis (IVCT) is recognized as one of the serious diseases with significant morbidity and mortality. Congenital stenosis or abnormalities,such ad Budd-Chiari syndrome, is the main reason for the occurrence of IVCT previously. Due to the substantial increase in the number of IVC filters placed in the body and the very low filter retrieval rates in the past ten years, filter-bearing inferior vena cava thrombosis gradually become the mainstream of history. With the continuous development of interventional technology, the treatment of IVCT has successfully changed from the open to the endovascular surgery. In this paper, based on the current status of domestic and foreign evidence, and combined with the experience of the diagnosis and treatment of individuals, the historical evolution of IVCT is described as a review.[Key Words] Inferior vena cava; Thrombosis; Pulmonary embolism; Budd-Chiari syndrome; Filter下腔静脉血栓形成(Inferior vena cava; Thrombosis,IVCT)是指各种原因引起的下腔静脉内血液异常凝结的一种少见病。临床多在下腔静脉狭窄或闭塞基础上发生,或由下肢深静脉血栓(Deep venous thrombosis, DVT)向上蔓延而形成,造成双下肢、盆腔、甚至肾、肝静脉血液回流受阻, 出现相应区域组织器官淤血水肿、侧支循环代偿增粗等表现,一旦血栓脱落可造成致命性肺栓塞。IVCT是目前公认的具有显著的短期和长期发病率和死亡率的疾病之一[1]。以往,下腔静脉先天性狭窄或发育畸形是IVCT发生的主要原因,如布加综合征(Budd-Chiari syndrome,BCS)或双下腔等,但由于近年来下腔静脉滤器植入数量的不断增多,而滤器的回收率仍然过低,因而滤器相关的下腔静脉血栓形成(Filter-bearing IVC thrombosis)反而渐渐成为历史的主流[2]。另外,随着介入技术的不断发展,IVCT的治疗也成功的实现了由开放向腔内的历史转变[3]。本文根据国内外的现状,结合个人的诊治经验和临床体会,谈谈对这种少见病的认识。1 病因学的历史演变 从病因学上来讲,IVCT分为原发性和继发性两大类。原发性指无明显诱因或尚未发现致病因素的特发性IVCT;继发性则有明确的发病因素或诱因,又分为遗传性和获得性两种,其中遗传性因素包括蛋白S、蛋白C和抗凝血酶Ⅲ缺乏,原发性高同型半胱氨酸血症,遗传性异常纤维蛋白原血症,原发性血小板增多症,真性红细胞增多症,镰状细胞性贫血等,也包括BCS或双下腔等下腔静脉先天性狭窄或发育畸形;获得性因素包括高龄、长期卧床、制动、下肢深静脉或下腔静脉血栓病史、下腔静脉外在性压迫、下腔静脉周围或全身其他部位恶性肿瘤、髂静脉受压综合征、外科手术后、创伤、烧伤、产后、长期口服避孕药、下腔静脉腔内操作术后、系统性红斑狼疮、抗磷脂抗体综合征、肥胖、静脉曲张、心力衰竭等[1]。静脉内血流速度缓慢、血管内膜损伤、各种原因所致的血液成分改变如高凝状态是静脉血栓发病的Virchow三大要素。据以往数据显示,IVCT患者中存在下腔静脉先天畸形的比率高达60%~80%[4-6], 占总人口的0.5%~1%。下腔静脉先天畸形可分为3个解剖类型[7]:⑴肾下型:双下腔静脉,永久左侧下腔静脉,主动脉前下腔静脉,肾上段下腔静脉缺失;⑵肾型:左副肾静脉,环主动脉左肾静脉;⑶肾上型:肝段下腔静脉缺失,先天性下腔静脉狭窄或闭锁,下腔静脉隔膜。对于肾上型,BCS 是主要角色,是由肝静脉和(或)其开口以上段IVC 阻塞性病变引起的、伴有IVC 综合征的一种肝后性门静脉高压症。由于BCS 肝上段IVC 狭窄或闭塞,其内血流缓慢,形成湍流甚至反向血流,导致血管内膜结构异常,在闭塞段远端易形成血栓[8],有10.0%~12.0%的BCS 患者合并IVCT[9]。由于肝静脉和下腔静脉阻塞的部位在腹腔深部,传统体格检查对深静脉血管的阻塞很难做出准确诊断,因此误诊率较高,加之临床症状不典型,发现时病程均较长,下腔静脉长期阻塞致血液淤滞、血栓形成的时间往往已很长,因而几乎均为陈旧性血栓。因此,在以往,由BCS等下腔静脉异常所致的IVCT发病率是比较高的。如果患者本身属于血液高凝人群,那么发病率会相应增加。但随着近十年来,下腔静脉滤器可防治肺栓塞(Pulmonary embolism,PE)的概念不断深入人心,滤器植入的数量不断增多,而滤器的回收率仍一直较低,滤器相关的IVCT呈逐年升高趋势。据估计,2012年美国下腔静脉滤器的植入率是同期欧洲数量的25倍(224,700比9,070)[2]。虽然目前设计的滤器更易于回收,但由于各种因素,总的回收率美国仅在34%左右,个别单位甚至低于10%[2,10-11]。留在人体内的滤器引发的相关并发症的也多有报道,包括:滤器移位、滤器穿透下腔静脉、滤器断裂,深静脉血栓复发、PE复发以及IVCT等。其中,IVCT 发生率较高,约为0~28%,但大多数IVCT无症状[12]。鉴于此,相当数量的IVCT 患者可能未被发现。然而一旦出现症状,患者将出现双下肢不同程度肿胀、胀痛,痛苦程度明显高于单侧下肢深静脉血栓,严重影响患者的生活质量。晚期滤器内血栓形成的报道高达33%,因此我们面对的是一个庞大的具IVCT风险及后遗症的患者人群 [2,12-13]。滤器相关IVCT 的原因仍不明确。一方面,可能是患者易栓状态的表现,或者下肢深静脉血栓蔓延至滤器;另一方面,可能是由滤器本身所造成,如滤器捕获了来自下肢深静脉脱落的血栓,也可能是滤器的锚定结构造成静脉内膜损伤,损伤后内膜增生致血流流速缓慢、滤器周围血液流变学改变等,进一步诱发血栓形成。IVCT 的发生率也可能与滤器种类有关。上世纪末,老式 “伞状”滤器IVCT发生率可高达60%,鸟巢滤器相关IVCT 发生率为14.6%,远高于Greenfield 滤器(3.6%) 或Vena Tech 滤器(4.0%)[14]。近年来,滤器结构的设计更趋合理,IVCT 发生率已明显降低,可回收滤器的概念也渐被广大介入医生所接受,减少了永久性滤器长期放置引发的IVCT,特别是双层结构的滤器[15]。对于已放置永久性滤器的患者,需密切随访滤器内血流通畅程度,警惕血栓的形成,一旦发生完全性阻塞滤器的血栓形成必须积极治疗,否则其预后极差,甚至致命。2 IVCT治疗的历史演变对于BCS的治疗从传统的开放手术向微创介入转变,但如果合并IVCT, 特别是较为新鲜的血栓仍是治疗的重点与难点,治疗则较为棘手。合并血栓的BCS 曾经是介入治疗的禁忌证,因在介入开通腔静脉后,如果血栓脱落可能会导致致死性肺栓塞[16]。很长一段时间,传统开放手术奉为经典,有:⑴直视下行下腔静脉根治手术; ⑵采用体外循环辅助技术,经右房切口手指破膜,在直视的条件下清除经下腔静脉冲出的血栓[17]。虽然开放术,直视下手术野清晰,医师操作更为从容,血栓清除比较彻底且迅速,但大手术创面出血、渗血仍难以控制,手术医师要有一定技术要求,麻醉要求高,术后恢复慢,存在一定的围手术期死亡率。近年来随着介入技术和器械的不断进步,逐渐出现了支架压迫法、搅拌溶栓法和置管溶栓法(Catheter-directed thrombolysis, CDT)等技术[18]。但是,支架压迫法存在可能把血栓压向肝静脉或肾静脉的危险性,而搅拌溶栓或置管溶栓法对陈旧性血栓可能溶栓效果不佳。有学者报道采用大鞘吸栓,可以尽快把血栓排出体外,尽量减轻机体的血栓负荷,取得较好效果[19]。但大鞘吸栓不可避免地要吸出血液,对于IVC 广泛血栓形成者,特别是蔓延至肾静脉内或肾静脉开口以远者,因长时间吸栓可导致血液大量丢失,操作复杂性和风险性大大增加,使得本法适用性不高,对于部分膜中央有小孔者仍存在血栓脱落的可能性。随着药物联合机械性吸栓技术(Pharmacomechanical catheter-directed thrombolysis,PMCT)的出现,比如EKOS (Bothell,Washington)、 Trellis-8 (Bacchus Vascular,Santa Clara,California) 以及 AngioJet(Possis Medical, Minneapolis,Minnesota)等,包括还未在国内使用的AngioVac(Vortex Medical,Norwell,Massachusetts)大大增加了IVCT清除的有效性和安全性[20-21]。吸溶栓之后,进行球囊扩张、支架植入已成为常规治疗。对于下腔静脉长段闭塞,加之血栓的存在,给穿刺破膜增加了难度,且由于下腔静脉入右心房时向前向左成角,易出现误穿心包等并发症,经右颈内静脉双向定位穿刺破膜易于成功。开通IVC后,植入支架的直径应比病变段血管直径大15%~30%,释放在病变区中心,保证将病变扩开和对血栓的压迫,并可减少支架的移位。当前,下腔静脉滤器相关的IVCT的发病率已与BCS等下腔静脉先天畸形相当,且有赶超之势。治疗滤器相关的IVCT的策略也与BCS有明显不同。滤器相关IVCT 的治疗包括:抗凝治疗、CDT、PMCT、球囊扩张、支架置入和滤器取出等。抗凝治疗对消除滤器相关IVCT 的作用非常有限,单纯的抗凝治疗仅能减轻部分患者的临床症状,大多数滤器置入后合并IVCT的患者体内血栓将进行性扩展,进一步累及髂股静脉,使病情加重。Ahmad等[12]研究滤器置入后IVCT患者,抗凝治疗组与非抗凝治疗组间的血栓消除或血栓进展情况的比较,无统计学差异。对于急性期IVCT,CDT效果较好。Vedantham等[22]报道10 例滤器相关IVCT 患者CDT的技术成功率为88%,9 例得到有效开通,所有患者症状均明显好转。溶栓治疗的并发症主要是出血,发生率约20%,其中脑出血占2%~3%。一旦出现严重的出血,必须立即停用溶栓和抗凝药物。运用PMCT为溶栓易出血患者带来福音,可提高血栓消融速度、减少溶栓药物的并发症。但对于滤器支杆周围的血栓无法消除,可能会增加肺动脉栓塞的风险。临床上可能更多见的是慢性期IVCT,其单纯CDT效果欠佳。陈旧性血栓需要CDT结合球囊成形、支架植入等技术。对于滤器内狭窄程度大于50%,可行CDT结合球囊成形术。在阻塞的下腔静脉内打开一条通道,有利于溶栓药物在病变的腔静脉内弥散,球囊扩张促进血栓裂解后,增大溶栓药物与血栓的接触面积,均有助于增加CDT疗效。如球囊成形后出现血管壁弹性回缩,则有必要行滤器内支架植入术。对于滤器内血栓形成,不排除是在滤器内血管内膜增生基础上的血栓,弹性回缩大都非常明显,单纯球囊扩张没有作用。Neglén 等[23-24]使用跨下腔静脉滤器的下腔静脉支架,并未出现下腔静脉撕裂等并发症,且支架通畅率与未放置下腔静脉滤器组比较,差异无统计学意义,提示该技术是解决滤器相关下腔静脉阻塞的安全和有效的方法。3 支架成形术治疗滤器相关IVCT的体会笔者单位自2015年3月至2016 年6月采用AngioJet机械性吸栓联合支架植入术治疗滤器相关的下腔静脉血栓形成患者已9例,累及18条肢体,患者滤器植入时间分别为2周到8年。治疗方法是经单侧或双侧腘静脉或股静脉置入鞘管,采用导丝及导管技术开通闭塞的下腔静脉及闭塞滤器,先行AnjioJet机械性吸栓,对于吸栓后髂股静脉仍闭塞或遗留80%以上残余血栓者,行支架植入术。结果,9例患者下腔静脉开通及机械性吸栓联合支架植入术均获成功,3例行症状严重侧肢体髂股静脉序贯支架植入术,6例患者行双侧髂股静脉对吻支架植入术,共置入43枚支架,最多1例患者植入6枚支架,平均手术时间2±0.3小时,平均住院时间6±2日,随访1-15月,受累肢体临床症状均明显好转,未出现严重的出血及肺栓塞等并发症,CT或静脉造影随访,支架均全部通畅,滤器与支架形态无异常。治疗体会:⑴滤器内血栓与PTS类似,超过4-6月以上多为陈旧性机化血栓,部分滤器内为内膜增生改变;⑵PMCT有助于吸除急性或亚急性血栓,有助于缩短支架的铺设长度;⑶对吻球囊预扩是必须的,可减少弹性回缩对支架的影响;⑷支架以Wallstent等编织型为主,部分可选用自膨式开环支架,建立支架径向支撑力与滤器的弹性回缩的力量平衡;⑸植入方式以双侧对吻为主,通畅率高,技术难度不高;⑹对吻支架尺寸一般直径在14-16mm,符合髂静脉管径,在IVC也可成对吻形态;⑺植入时机是一期为主,部分可分期植入;⑻后扩张也是必须的,有助于支架的充分展开与贴附;⑼支架与滤器可并行,也可穿过滤器,与滤器类型有关;⑽滤器的存在反而是给支架非常良好的近心端锚定区;⑾支架远期影响或并发症少见,未见有IVC撕裂、后腹膜血肿、腹部不适症状、滤器断裂移位以及PE发生的相关报道;⑿支架远期通畅率高,在80% 以上;⒀陈旧性机化血栓为主,术中PE发生率极低,不需要二次滤器保护;⒁不足之处,有报道[25],对吻支架中,一侧支架易受压塌陷,可予内置球扩支架解决,笔者目前还未遇到,待远期随访结果。4 结论与展望IVCT可由多种病因所致,但以往IVC先天畸形的历史主流地位已逐步为下腔静脉滤器所取代。随着下腔静脉滤器植入的增加,滤器引发的IVCT明显增多。腔内介入是目前治疗IVCT的安全、有效、微创、简便方案,急性期以PMT联合CDT为主,慢性期下腔及髂静脉支架的植入,可有效改善下肢的血液回流障碍,但支架的远期通畅率有待进一步大样本观察。下腔静脉双层结构永久型滤器的植入要慎重,可回收或临时滤器应及时取出。未来,新型的开窗型支架(开口于对侧髂总静脉)的应用,可能减少支架的植入数量,简化操作过程。【参考文献】McAree BJ, O’Donnell ME, Fitzmaurice GJ, Reid JA, Spence RA, Lee B. Inferior vena cava thrombosis: a review of current practice. Vasc Med 2013; 18: 32–43.Alkhouli M, Bashir R. Inferior vena cava filters in the United States: less is more. Int J Cardiol 2014; 177: 742–743.Branco BC, Montero-Baker MF, Espinoza E, et al. Pharmacomechanical thrombolysis in the management of acute inferior vena cava filter occlusion using the Trellis-8 device. J Endovasc Ther 2015; 22: 99–104.Sitwala PS, Ladia VM, Brahmbhatt PB, Jain V, Bajaj K. Inferior vena cava anomaly: a risk for deep vein thrombosis. N Am J Med Sci 2014; 6: 601–3.Chee YL, Culligan DJ, Watson HG. Inferior vena cava malformation as a risk factor for deep venous thrombosis in the young. Br J Haematol 2001; 114: 878–80.Gayer G, Luboshitz J, Hertz M, et al. Congenital anomalies of the inferior vena cava revealed on CT in patients with deep vein thrombosis. AJR Am J Roentgenol 2003; 180:729–32.Spentzouris G, Zandian A, Cesmebasi A, et al. The clinical anatomy of the inferior vena cava: areview of common congenital anomalies and considerations for clinicians. Clin Anat 2014; 27: 1234–43.Clark PJ, Slaughter RE, Radford DJ. Systemic thrombolysis for acute, severe Budd-Chiari syndrome. J Thromb Thrombolysis 2012; 34(3): 410-415.D’amico M, Sammarco P, Pasta L. Thrombophilic genetic factors PAI-1, MTHFRC677T, V leiden 506Q, and prothrombin 20210A in noncirrhotic portal vein thrombosis and Budd-Chiari syndrome in a caucasian population. Int J Vasc Med, 2013; 2013: 717480.Angel LF, Tapson V, Galgon RE, Restrepo MI, Kaufman J. Systematic review of the use of retrievable inferior vena cava filters. J Vasc Interv Radiol 2011; 22: 1522–30.e3.Dabbagh O, Nagam N, Chitima-Matsiga R, Bearelly S, Bearelly D. Retrievable inferior vena cava filters are not getting retrieved: where is the gap? Thromb Res 2010; 126: 493–7.Ahmad I, Yeddula K, Wicky S, et al. Clinical sequelae of thrombus in an inferior vena cava filter. Cardiovasc Intervent Radiol, 2010; 33: 285-289.Kahn SR. The post-thrombotic syndrome: the forgotten morbidity of deep venous thrombosis. J Thromb Thrombolysis 2006; 21: 41–8.Mohan CR, Hoballah JJ, Sharp WJ, et al. Comparative efficacy and complications of vena caval filters. J Vasc Surg 1995; 21: 235-245.Khanjan H. Nagarsheth, Charles Sticco, Ritu Aparajita, Jonathan Schor, Kuldeep Singh, Saqib Zia, Jonathan Deitch. Catheter-Directed Therapy is Safe and Effective for the Management of Acute Inferior Vena Cava Thrombosis. Annals of Vascular Surgery 2015; 29(7) :1373-1379.中华医学会放射学分会介入学组.布加综合征介入诊疗规范的专家共识.中华放射学杂志, 2010; 44: 345-349.孙继红, 李红卫, 戴仕林, 法宪恩. 体外循环下治疗布-加综合征合并下腔静脉血栓形成(附49 例病例报告). 临床医学工程, 2012; 19(2): 208-210.Alkhouli M, Zack CJ, Zhao H, Shafi I, Bashir R. Comparative outcomes of catheter-directed thrombolysis plus anticoagulation versus anticoagulation alone in the treatment of inferior vena caval thrombosis. Circ Cardiovasc Interv 2015; 8: e001882.官泽宇, 高涌, 卢冉, 孙勇, 陈世远, 宋涛. 吸、溶栓术联合血管腔内成形术在布-加综合征合并下腔静脉血栓形成治疗中的应用. 蚌埠医学院学报2012; 37(2): 151-156.Mohamad Alkhouli, Mohammad Morad, Craig R. Narins, Farhan Raza, Riyaz Bashir. Inferior Vena Cava Thrombosis. JACC: Cardiovascular Interventions 2016; 9(7): 629-643.Wyss TR, Huegel U, Stirnimann A, Kucher N. Vacuum-assisted endovascular thrombectomy of massive inferior vena cava thrombosis. Eur Heart J 2015; 36: 632.Vedntham S, Vesely TM, Parti N, et al. Endovascular recanalization of the thrombosed filter-bearing inferior vena cava. J Vasc Interv Radiol 2003; 14: 893-903.Neglen P, Oglesbee M, Olivier J, Raju S. Stenting of chronically obstructed inferior vena cava filters. J Vasc Surg 2011; 54: 153–61.Neglen P, Darcey R, Olivier J, Raju S. Bilateral stenting at the iliocaval confluence. J Vasc Surg 2010; 51: 1457–66.de Graaf R, de Wolf M, Sailer AM, van Laanen J, Wittens C, Jalaie H. Iliocaval Confluence Stenting for Chronic Venous Obstructions. Cardiovasc Intervent Radiol 2015; 38(5): 1198-204.
刘晓兵 主任医师 上海第九人民医院 血管外科7459人已读 - 精选 下腔静脉医源性损伤原因及处理
蒋米尔 刘晓兵上海交通大学医学院附属第九人民医院血管外科上海交通大学医学院血管病诊治中心,200011【摘要】医源性下腔静脉损伤时刻挑战着甚至最有经验和熟练技术的外科医生。高发病率和死亡率的原因很大程度上是由于下腔静脉的损伤部位非常难以暴露清楚,进行及时修补。充分的术前准备和术中正确的处理对策可以减少其发病率。血管腔内技术可以在严重出血情况下,提供及时控制出血的微创治疗手段。这种技术的进一步经验积累,还需要建立的长期移植物耐久性、安全性的随访,特别是它涉及到抗凝药物与移植物的密切监视。【关键词】医源性下腔静脉损伤,手术,腔内修复Causes andTreatment to Iatrogenic Inferior Vena CavaInjuryjiang mier, LIU Xiaobing(Department of vascular surgery, ninth people’s hospital; vascular center, shanghai jiao tong university school of medicine; shanghai 200011, china)【Abstract】 Iatrogenic injury to the inferior vena cava(IVC)represents a daunting challenge to even the most skilled and experienced surgeon. The high morbidity and mortality rates related to this type of injury are largely because of the inaccessibility of this portion of the IVC even with extensive exposure techniques. The adequate preoperative preparation and right intraoperative treatment can reduce its incidence. The endovascular techniques can provide micro invasive treatment to help with hemorrhage control in dire circumstances. Further experience with this technique is needed to establish safety and long-term durability, especially as it relates to indication and duration of anticoagulation and graft surveillance.【Keywords】Iatrogenic vena cava injury,surgery,endovascular repair医源性下腔静脉损伤(Iatrogenic vena cava injuries,IVCJ)并不多见,但一旦出现,可致大出血而危及生命,处理不当可有非常高的严重并发症率和死亡率。虽然多数医源性损伤发生在术中,可及时发现,及时处理,但围手术期死亡率仍高达31.8%,若累及肝脏损伤,则死亡率骤升至78.6%,这虽然是上世纪90年代末的数据,但近年来数据也不乐观,虽然抢救成功率有所提高,术中死亡率降至10%,但术后因多器官功能衰竭等原因死亡的仍有30%1。国内学者有零星案例报道,死亡率在10~33%之间,报道抢救成功的也不少2,3。总体来讲,医源性下腔静脉损伤一旦发生,危险性大,死亡率高,但在积极的抢救过程中也积累了不少宝贵经验,现综合国内外报道的文献及个人的救治经验,做一述评。医源性下腔静脉损伤的原因血管损伤中多达半数的病例为医源性血管损伤。随着血管外科知识的普及和技术提高,由于手术操作失误和解剖不清所致的严重大血管损伤大为减少。但各种腹部手术造成的血管损伤,特别是各种腹部肿瘤的大范围根治术造成的血管损伤仍有较高的发生率,如肿瘤侵犯下腔静脉则易在肿瘤剥离过程中造成下腔静脉撕裂而致大出血。近年来随着腹腔镜手术的广泛开展,腔镜下下腔静脉损伤也有报道3。血管侵入性操作和介入手术所致的医源性血管损伤发生率也逐年升高4。归纳来讲,医源性下腔静脉损伤按损伤原因可分为三类:1、外科开放性手术所致;2、腹腔镜手术所致;3、血管腔内介入治疗所致的下腔静脉损伤。当然,对于手术基本功差,手术动作粗暴,对下腔静脉解剖不熟悉,术中盲目钳夹导致下腔静脉撕裂加重,以及术前准备不充分等人为因素导致的下腔静脉损伤,不在讨论之内。1.外科开放性手术国内开放性手术引起的下腔静脉损伤,以肝肿瘤根治性切除术为主。随着肝脏外科的发展, 医源性肝后段下腔静脉(Retro hepatic inferior vena cava,RHIVC)损伤时有发生,由于RHIVC解剖复杂,暴露困难,损伤时出血量大,是医源性腹部损伤中的重中之重,病死率高达60~80%5。RHIVC静脉壁薄、无搏动, 其属支肝短静脉仅依靠菲薄的管壁与RHIVC紧密相连,且属支较多,在游离肝周韧带或切肝时极易损伤肝短静脉及RHIVC。肿瘤巨大且靠近或累及第二肝门或RHIVC;肿瘤挤压使RHIVC移位;由于肝癌的栓塞、化疗及结石病所致的反复感染与RHIVC紧密粘连;或肝脏移位、旋转致解剖位置改变等等因素,使得解剖分离病灶时容易损伤下腔静脉,甚至腔静脉被误认为是肿瘤被膜,而被钳夹切断。而肝上段下腔静脉损伤以食管手术和心脏手术为常见,翻转心耳时不慎撕裂腔静脉。心脏手术中,下腔静脉粘连,再次手术者,以及女性患者更易发6。肝下段下腔静脉损伤多以右腹部肿瘤根治术时发生为主,常见的肿瘤有右肾癌、右肾上腺肿瘤、后腹膜肿瘤、胰头癌等,右侧肾脓肿或肾结核手术时也易发生下腔静脉损伤。骨科脊柱手术也有发生医源性下腔静脉损伤的报道。2.腹腔镜手术腹腔镜胆囊切除技术已相当成熟,但也有报道发生下腔静脉损伤的案例。近年,腹腔镜手术在泌尿外科得到了广泛应用,随着腹腔镜泌尿外科手术数量增加,其并发症随之增加,也有发生下腔静脉损伤的报道,其具有发生突然、处理困难、潜在后果严重等特点3。损伤以腹膜后腹腔镜右肾肿瘤根治术多见,多为在肿瘤假包膜剥离时超声刀不慎灼穿下腔静脉,破口一般小于5mm,但由于腹腔镜下修补下腔静脉对术者的技术及心理素质要求较高,一旦不能及时修补,仍可造成大出血等严重后果。3.血管腔内介入手术随着管腔内介入术的不断发展,因血管侵入性操作而导致的医源性损伤也相应增加。为防止下肢深静脉血栓脱落引发肺动脉栓塞,下腔静脉滤器的植入越来越频繁,但与滤器相关的并发症也相应增多,已知与下腔静脉滤器相关的长期风险包括,滤器破裂、滤器迁移,滤器栓塞和滤器导致的下腔静脉穿孔。常因腹主动脉的搏动,致滤器支脚透过腔静脉壁,穿孔率报道从9%~24%不等4。慢性下腔静脉壁,一般不会引起大出血,毋需特殊处理。少数案例会出现后腹膜出血。Yoshida4等报道1例下腔静脉滤器支脚突入主动脉,致主动脉穿孔。医源性下腔静脉损伤的处理血管损伤处理原则第一是止血挽救生命,第二是血管的重建修复。若出血量大时, 还应注意抗休克的处理, 包括快速输血、输液;但最终需要行损伤血管的重建修复。下腔静脉损伤最好的方法是修补;严重损伤的可用人造血管移植。外科开放性手术损伤下腔静脉时,根据损伤情况行血管修补、吻合、补片成型或搭桥重建。部分腔镜下手术损伤下腔静脉,可直接在腔镜下修补3。腔内介入修复下腔静脉虽病例不多,但止血效率高,远期并发症少。开放性手术根据损伤位置的不同而采用不同的处理方案:肝上下腔静脉损伤该段下腔静脉损伤处理困难, 病死率极高。紧急情况下,可先用纱布条压迫止血,再阻断第一肝门、肝下下腔静脉,之后切开胸骨,打开心包,阻断心包内下腔静脉行全肝血流阻断,然后小心取出纱条行直视下缝合止血。术中如伤情允许,可采用下腔静脉内转流术,内转流插管前应使用生理盐水或血液将导管充满,排出气体,预防空气栓塞。2.肝后下腔静脉损伤肝后段下腔静脉损伤常难以显露,处理非常困难,出血汹涌,主要死因为止血困难。若切肝前肝后下腔静脉已经暴露,吸尽积血,松开手指即可看到下腔静脉损伤处;若出血量多,松开手指或移去压迫的纱条,术野立即有大量腔静脉血涌出,无法看清损伤处时,应果断实施全肝血流阻断、腔房分流或腔静脉内置管转流等方法控制出血。若肝上下腔静脉游离困难时, 应果断经胸阻断肝上下腔静脉,进而行全肝血流阻断,再暴露损伤处;也可在第一肝门后置入腔静脉钳,钳尖在肝上缘露出,即可完全阻断肝下、肝后及肝上的下腔静脉, 再暴露寻找损伤处修补;若肿瘤大而影响手术视野时,用纱布填塞止血,迅速切下病灶肝叶,使损伤部位得以良好暴露,便于缝合修补5。改良的全肝血流阻断法,是通过游离肝脏以显露肝后段下腔静脉,行直视下修补腔静脉止血法,操作简单,止血效果好,配合纱条填塞止血法,可提高腔静脉损伤危重患者的救治率。对于下腔静脉损伤严重或已完全离断,无法修补时,可去除损伤严重的部分血管或找到两断端,损伤长度不大于2cm,且端端吻合无张力时,可采用对端重吻合重建。对于严重损伤的下腔静脉,在无法修补或断端吻合时,应考虑取自身大隐静脉或相应口径人工血管进行移植重建。3.肝下下腔静脉损伤肾静脉开口及开口以下段下腔静脉伤的处理较上段容易,因为前面无肝遮挡,只有升结肠及十二指肠覆盖,如将右侧后腹膜打开,将升结肠及十二指肠翻向左侧便可显露下腔静脉,用无创血管钳钳夹便可直接修补成功,切忌用止血钳盲目钳夹,此时应注意此处的下腔静脉位置较上段浅,特别注意下腔静脉贯穿伤,若遗漏了后壁的损伤,则术后仍可出现大出血8。如损伤血管的近远端难以分离,或由于各种原因缺乏血管外科相关器械,可通过破裂口置入球囊或者Foley氏导尿管阻断下腔静脉血流,随后分离出下腔静脉直至肝后段,予以修补。为提高下腔静脉损伤的救治率,有学者提出,在体外循环技术支持下修复下腔静脉损伤,获得较为满意的结果,抢救成功率达到90%2。体外循环技术可为紧急抢救下腔静脉损伤提供安全、有效的技术支持,可最大限度避免心脏骤停和循环衰竭,提高了抢救成功率9。腹腔镜下修复下腔静脉损伤腹腔镜术中发生下腔静脉损伤,多数要中转开放手术。如损伤范围较小、出血可通过压迫止血等措施暂时控制,下腔静脉损伤处暴露清晰,术者具有丰富的腹腔镜手术经验,可尝试术中于腔镜下修补损伤的下腔静脉。处理要点是:充分使用吸引器及小纱布清除出血,保持术野相对清晰,迅速判断损伤部位、范围及与周围组织的关系,置入纱布压迫止血,并增大气腹压力,为镜下修补或中转开放争取时间。如破口较大、出血量大或判断短时间内修补困难时,立即通知麻醉师及手术护士等做好抗失血性休克的准备。必要时增加操作通道,以起到充分暴露手术区域,清除积血的重要作用。用5-0血管缝合线连续缝合破口,修补时保持镇定,使用吸引器等器械时保持视野清晰,以免因缝合失误或操作粗暴导致下腔静脉狭窄、损伤加重等。修补结束后关闭气腹,在无气腹压力的情况下观察血管损伤处有无出血,以免气腹压力对下腔静脉的压迫作用而影响对修补效果的判断。腔内治疗下腔静脉损伤近年来,随着血管腔内技术的发展,腔内治疗作为一种创伤小、操作较简便、并发症较少的治疗手段。对于医源性下腔静脉损伤的腔内修复案例,目前为止仅报道6例7。Briggs报道1例运用覆膜支架(Talent-coverd stent graft,Metronic)修复因右肾上腺肿块切除术中出现的肝后下腔静脉损伤,即刻止血成功,术后用华法林抗凝治疗,术后13月下腔静脉造影随访,血管通畅良好,患者亦无不适症状。国内也有学者报道,在患者情况稳定的腹主动脉-下腔静脉瘘形成时应用覆膜支架腔内修复10。但大部分的急性医源性下腔静脉损伤病情危急,多在开放术中出现,往往无条件开展腔内手术。腔内修复术的远期疗效也有待进一步观察。对于下腔静脉滤器所致的腔静脉穿孔,视出血程度与临床表现,分别予以保守或外科治疗。若引起主动脉穿孔等危重病变,则需外科手术。前述Yoshida4等报道的1例下腔静脉滤器所致主动脉穿孔,运用主动脉内裸支架植入的腔内手段,也达到了非常好的疗效。总之,医源性下腔静脉损伤时刻挑战着甚至最有经验和熟练技术的外科医生。高发病率和死亡率的原因很大程度上是由于下腔静脉的损伤部位非常难以暴露清楚,进行及时修补。充分的术前准备和术中正确的处理对策可以减少其发病率。血管腔内技术可以在严重出血情况下,提供及时控制出血的微创治疗手段。这种技术的进一步经验积累,还需要建立的长期移植物耐久性、安全性的随访,特别是它涉及到抗凝药物与移植物的密切监视。参考文献1.Mandolfino T, Canciglia A, Taranto F, et al. Outcome of iatrogenic injuries to the abdominal and pelvic veins. Surg Today, 2008; 38(11):1009-12.2.李艳星, 赵玉明, 孟勇, 等. 体外循环技术支持下修复下腔静脉损伤疗效分析. 中国实用外科杂志, 2010, 30(12): 1042-1043.3.陈露, 高轶, 崔心刚, 等. 腹腔镜泌尿外科手术中下腔静脉损伤的处理及探讨. 腹腔镜外科杂志, 2011, 16(6): 424-426.4.Yoshida Rde A, Yoshida WB, Kolvenbach R, Vieira PR. Endovascular treatment of late aortic perforation due to vena cava filter. Ann Vasc Surg, 2012; 26(6): 859.e9-12.5.何领, 李文美. 肝切除术中肝后段下腔静脉损伤的原因及防治. 中华全科医学, 2009, 7(6): 644-645.6.Narayan P, Das D, Saha A, et al. Successful repair of iatrogenic inferior vena cava injury during cardiac surgery. Perfusion, 2014 May 19. [Epub ahead of print].7.Briggs CS, Morcos OC, Moriera CC, et al. Endovascular Treatment of Iatrogenic Injury to the Retrohepatic Inferior Vena Cava. Ann Vasc Surg, 2014 May 21.[Epub ahead of print].8.李介秋, 许玉春, 彭浩, 等. 下腔静脉损伤15例诊治体会. 腹部外科, 2011, 24(5): 280-281.9.Kaoutzanis C, Evangelakis E, Kokkinos C, et al. Successful repair of injured hepatic veins and inferior vena cava following blunt traumatic injury, by using cardiopulmonary bypass and hypothermic circulatory arrest. Interact Cardiovasc Thorac Surg, 2011; 12: 84–86.10.蒋米尔, 张培华. 临床血管外科学(第三版). 科学出版社,2011:503-504.
刘晓兵 主任医师 上海第九人民医院 血管外科6121人已读 - 精选 主动脉夹层的微创治疗
动脉夹层是指由于内膜局部撕裂,受到强有力的血液冲击,内膜逐步剥离、扩展,在动脉内形成真、假两腔。从而导致一些列包括撕裂样疼痛的表现。我们熟知的美国女排运动员海曼和男排运动员朱刚都是这些原因,而倒在运动场上的。常见的发病年龄在45~70岁,目前报道最年轻的病人只有13岁。 典型的急性主动脉夹层病人往往表现为突发的、剧烈的、胸背部、撕裂样疼痛。严重的可以出现心衰、晕厥、甚至突然死亡;多数患者同时伴有难以控制的高血压;主动脉分支动脉闭塞可导致相应的脑、肢体、肾脏、腹腔脏器缺血症状:如脑梗死、少尿、腹部疼痛、双腿苍白、无力、花斑,甚至截瘫等。其他的情况还有:周围动脉搏动消失,左侧喉返神经受压时可出现声带麻痹,在夹层穿透气管和食管时可出现咯血和呕血,夹层压迫上腔静脉出现上腔静脉综合征,压迫气管表现为呼吸困难,压迫颈胸神经节出现Horner综合征,压迫肺动脉出现肺栓塞体征,夹层累及肠系膜和肾动脉可引起肠麻痹乃至坏死和肾梗死等体征。胸腔积液也是主动脉夹层的一种常见体征,多出现于左侧。疾病危害主动脉夹层1周内的死亡率高达50%,一个月内的死亡率在60-70%之间。除此之外,即使患者得以存活,因假腔的扩大和压力的增加,真腔血管的血流量降低,则会导致主动脉所供血区域的脏器缺血。主动脉夹层的治疗手段主要包括保守治疗、介入治疗和外科手术治疗。其中腔内介入修复技术丰富了主动脉夹层的治疗手段,并且使手术的创伤性减小,安全性增加。对于急性夹层的患者,首先应进行相应的保守治疗:控制血压,控制疼痛。对于情况危急的患者,往往需要急诊气管插管、呼吸机辅助呼吸,进行急诊抢救手术,但也意味的极高的风险和死亡率。在患者情况适当稳定后,治疗方式的选择主要根据夹层的类型而定。就目前的治疗现状而言,对于Stanford B型主动脉夹层,以微创腔内治疗为主。术前CTA提示主动脉夹层术后CTA提示主动脉夹层近段破口支架封堵后
刘晓兵 主任医师 上海第九人民医院 血管外科3580人已读 - 精选 您是颈动脉狭窄的高危人群吗?
颈动脉狭窄导致大脑供血不足是引起脑中风的重要原因,颈动脉狭窄的人可有头晕目眩,一侧眼暂时性发黑,胳膊腿发麻无力,说话不清等不适,但80%的病人没有任何症状。50岁以上、高血压、高血脂、糖尿病、冠心病、吸烟、肥胖为本病的易患因素。这些高危人群应该的定期做颈动脉彩超和脑血管造影,检测是否存在血管狭窄或阻塞。颈动脉狭窄的治疗方法主要有药物、颈动脉内膜剥脱手术和血管内支架成形术,颈动脉内膜切除术是将动脉内膜切开并剥离增厚的内膜而使血管再通的手术。颈动脉内膜切除术的首要目的是预防脑卒中的发生,是有效预防缺血性脑卒中再发的方法。(图1)颈动脉支架成形术创伤小,病人在清醒状态下,从大腿根部穿刺,用球囊扩张狭窄部位,再将支架放置在血管内,保持管腔持久通畅。此治疗方法操作简单,成功率超过95%。联合使用脑保护装置可降低血栓脱落、脑栓塞并发症的危险性。(图2)颈动脉狭窄的治疗方法,颈动脉内膜剥脱术(左),颈动脉支架植入术(右)
刘晓兵 主任医师 上海第九人民医院 血管外科1688人已读 - 精选 老年人住院期间猝死,要警惕“肺栓塞”
随着我国人口老龄化的日益加剧,养老问题是当前社会的一大难题。很多老年人不得不住在养老院,生了病的在医院内住个十天半个月是常有的事。不过我们常常会听到,有些老人身体好好的住在养老院,突然一觉睡下去,就再也没醒来,有些因一些高血压、糖尿病等常见病住院的的老年人,也会没有原因的突然死掉,医学上叫“猝死”。 由于它比较突然,在医疗过程当中,家属很难接受患者死亡的事实,对医务人员不理解,并且产生很多猜疑,常常引起纠纷和医闹,给医务人员造成很大的工作压力。对于老年人住院期间猝死,我们最要警惕一个毛病,医学上叫“肺栓塞”。很多人都知晓心梗、脑梗等疾病的可怕,殊不知,在血栓栓塞症中更有被称为沉默杀手的肺栓塞,因为其症状不明显,难以被识别和诊断,少为人知,特别是在老年人中更具有猝不及防的杀伤力。什么是肺栓塞呢?肺栓塞,是指由于先天或后天的原因导致人体深静脉血栓形成并发生脱落,脱落的栓子随血流经右心堵塞在肺动脉及其分支上,造成患者肺循环和呼吸功能障碍,危及生命的一种急症。近半年来的统计资料发现,全国50家知名医院共诊断出肺栓塞2000余例,平均每家医院有40例患者,比以往大大增高,而且专家估计,这个数字仍远远低于实际发生数。临床上,未进行治疗的肺栓塞患者死亡率是25%~30%,及时接受现代治疗的患者死亡率可降至2%~8%。在过去很长一段时间里,由于我们对肺栓塞的认识不足,使很多肺栓塞患者被误诊,有的被诊断为肺炎,有的被诊断为胸腔积液,有的被诊断为心绞痛,甚至还有人被当作心肌梗死来治疗,造成了许多惨痛的教训。为什么老年人住院期间更容易发生肺栓塞呢?目前公认肺栓塞和深静脉血栓形成是非常有关系的。静脉血栓的形成很大原因就是因为人长久不动。人长时间不活动便会使血流阻塞,形成血栓。原本在静脉上、危害不大的血块一旦脱落,跟着血液一起漂走的话,这个血块就一下子变成了不定时“炸弹”。如果血块随着血液流回到心脏里,进而流入肺动脉中,就造成肺栓塞,这对人来说就是非常致命的一击。老年人往往不爱活动,坐的时间长,住院病人卧床时间比较长,有些丧失活动能力的更是一直躺在床上,这些情况下,血液流动慢,加上老年人大多有“三高”,凝血因子活性比较高,血液比较粘稠,就非常容易形成静脉血栓,在下肢比较多见。俗话讲,“流水不腐、户枢不蠹”,流动的水不会发臭,转动的门轴不会腐烂,比喻经常运动的东西不易受到外物的侵蚀,深静脉血栓也是这个道理。那么一旦血栓形成了,那就有肺栓塞的风险。老年人得肿瘤的机率高,骨头脆容易骨折,心脏功能都不太好,这些都是深静脉血栓的好发因素。肺栓塞有哪些特殊的表现呢?在住院期间,或在养老院里,老人一旦出现没有原因的胸闷、气促、咯血,或突发晕厥,要尽快呼叫医生。肺栓塞可以预防吗?老年人要多动动。血栓的发生就是因为不动才易得的。所以老人们不能久坐,要定时起来活动活动身体,可以时不时做一下伸脚尖、勾脚尖,伸缩大小腿肌肉的活动。老年人要多喝水。水对血液有相对的稀释作用。喝水多,就上厕所频,也算是一种被动活动,迫使他们多动一动。老年人要少输液。有人生病了为了好得快,就喜欢输液,对老年人来说,其实这是很危险的事。输液过多,不但可能影响心脏功能,而且容易触发肺栓塞。以往输液的时候,不是坐着就是躺着,经常是几个小时都不能动。这样也会增加血栓形成的风险。老年人要控制“三高”。 随着人们生活水平的提高,老年人普遍血液粘度增加,血脂增高已是既成事实。无论动脉还是静脉,血粘度高就容易发生血栓。因此对血脂、血压和血糖要加强控制。现代医疗这么发达,有什么先进的技术可以防治肺栓塞吗?现在有比较先进的“血栓过滤网”,放置在血栓脱落的必经之路-----下腔静脉内,所以又叫“下腔静脉滤器”,可以从根本上切断血栓脱落至肺动脉的通道。“过滤网”放置到血管内部以后,可以拦截脱落的大型血栓,对于极小的血栓颗粒还是可以直接从“过滤网”的网眼中顺利通过,小颗粒血栓对人体没有大的威胁,对于一些和网眼差不多的中型颗粒就可能附着在“过滤网”上,可以用一些溶栓药物把它“溶解”。这样,就起到拦截致命血栓块,防止肺栓塞发生的目的。现在的过滤网都是可以回收的,等肺栓塞的风险期过掉后,可以再从人体内取出来。这种可回收型“下腔静脉滤器”虽然具有可回收性,但是由于有时候回收手术相对难度要大,存在较大手术风险,多数可能不能取出,而永久放置在患者体内。那么不能回收的过滤网对人体有什么的危害吗?早期的滤器都是永久性的,放在下腔静脉内就再也无法取出,由于滤网也是血管内的异物,同样有诱发血栓的危险,因此放置滤网后,病人需要长期服用抗凝血的药物,这又给病人带来了生活的不便和出血的危险。而且有些滤网时间久了,会刺破血管,或者漂移到其他地方,甚至到心脏内,非常危险。金属物质留在体内,也会影响核磁共振的检查。严重的滤网内血栓,会导致双下肢都发生深静脉血栓,病人的大小腿增粗肿胀会非常厉害,胀痛感往往难以忍受,需要及时的手术。最近我们就治疗了不少早期放置过滤网后形成新的血栓的重病人。我们可以把因为血栓而堵塞的滤网再次开通血流,让病人的大粗腿再恢复苗条,减轻病人的痛苦。所以,过滤网可以保护人体,有可能给人体带来二次伤害,所以尽量要把能回收的过滤网要收回来。体内有过滤网的听众也注意了,当心滤网内有血栓形成,可定期来医院做相关检查。一旦发现滤网内有血栓,也不要紧张,我们是有办法来解决的。
刘晓兵 主任医师 上海第九人民医院 血管外科6025人已读 - 精选 “老烂脚”不可怕
"老烂脚”学名称为下肢慢性溃疡,常伴有下肢静脉曲张,或者是糖尿病引起的足部溃疡,因小腿下段血液或神经营养差,溃疡往往反复发作,好好坏坏,历时数月或数年迁延不愈,给患者及家庭在身体、精神和经济上带来极大的负担。如何治疗老烂脚已成为医学上一个十分棘手的难题。近来治疗多例下肢慢性静脉溃疡的病例,运用静脉曲张激光微创闭合术、创面负压吸引VSD技术联合创面植皮术,获得满意疗效。
刘晓兵 主任医师 上海第九人民医院 血管外科5228人已读 - 精选 糖尿病患者要学会给脚“搭脉”
糖尿病在我国近年来被列为高发疾病范围,属第3位,根据中国科学家最新的调查,中国成人糖尿病患病率接近11.6%,糖尿病前期率为50.1%。换言之,中国约有1.139亿糖尿病患者,且半数成年人徘徊在糖尿病边缘。糖尿病患者最常见和最主要的并发症之一是足部溃疡,俗称“糖尿病足”,大约5%~10%的糖尿病患者有不同程度的足部溃疡,多发生于糖尿病发病10年以后。病程超过20年者,约45%发生足部神经障碍性病变,1%的糖尿病患者需被迫行截肢术,截肢概率是非糖尿病患者的15倍。严重的糖尿病足患者生活质量极差,而且就医非常痛苦,特别是疗程长,医疗费用高,必须引起高度的重视。一部分糖尿病足是由于周围神经营养障碍性病变引起,但还有一大部分病人需要非常警惕动脉闭塞性病变。约50%的糖尿病患者在发病10年后,发生下肢动脉硬化闭塞性病变,其患病率为非糖尿病者的4倍。动脉血管闭塞后,肢体远端足部就会发生缺血,表现为患足皮肤发凉、发麻、退行性变,足部动脉搏动摸不到,也就是脚上的脉搏搭不出来了,会出现医学上特有的间歇性跛行现象,即行走一定的距离或时间后出现小腿肌肉的酸胀疼痛,必须停下来休息片刻后才能缓解。进一步发展,缺血的患足可因外伤等(如长时间卧床、烫伤、赤足行走、着鞋过紧等)导致溃疡形成,糖尿病足溃疡的特点是,溃疡周围无角化性硬结,底部为纤维组织,不易出血,触之常有疼痛,很容易发生细菌感染。糖尿病足一旦发生感染,后果就非常严重,最轻微的表现是蜂窝织炎,皮肤发红发烫,再重一点的,皮肤充满水泡,甚至破裂。这时,有一定毒力细菌可穿透皮肤进入足部的深层组织。在组织深部可发展为骨髓炎,并经窦道形成浅组织感染,所产生的炎性液体,可顺筋膜流至组织表面,发生慢性感染。当窦道发生引流不畅时,急性感染可阻塞窦口,很快产生腔内脓肿。严重者可导致患足皮肤、筋膜和肌肉坏死,足趾发黑坏疽,疼痛难忍,有时不得不行截趾或小腿甚至大腿截肢术。因此,治疗糖尿病足,必须先评估患者下肢血管的通畅情况,可以通过血管彩超,或下肢血管的CT检查,如果发现有动脉闭塞现象,首先要考虑积极开通血管。传统方法是进行动脉搭桥术,选用自身的静脉血管或者人工血管重新开通一条血管生命线,患者一般需要身体基础条件好,年龄偏轻点,因为手术的并发症和死亡率还是很高的,手术后恢复也比较慢。近20年来,随着国内血管腔内介入技术的兴起,血管外科的发展趋势也从“巨创”走向“微创”,糖尿病足的血管问题完全可以通过微创介入治疗来解决,简单的说就是通过球囊扩张和支架植入来开通血管,这只要在患者大腿根部打一个2mm小洞即可完成整个操作。上海交通大学医学院附属第九人民医院血管外科在糖尿病足等动脉闭塞性疾病的微创介入治疗方面,积累了大量经验,目前已成功治疗了逾4000例患者。无论是下肢近侧动脉主干短段狭窄或闭塞者,还是大腿或小腿血管的长段闭塞者,均可用血管腔内介入技术打通(图1)。我科还有专业的血管超声医师,以及其他吸取血栓块、切除动脉斑块、血栓超声消融等国外先进设备,提高下肢血管的再通手术的成功率。对于足部已严重坏死的患者,血管开通以后,积极行截趾或截半足手术,可以快速修复坏疽创面,避免踝关节以上大截肢,最大程度保护肢体的完整,使患者以后仍可脱拐走路(图2)。得了糖尿病足并不可怕,关键是要尽早了解自身的血管状态。患者可以自学一些简单的自我检查手段,摸摸足部皮肤是否发凉,足趾是否有麻木感,要学会给脚“搭脉”,摸摸足部的动脉搏动是否仍存在,走路是不是会走走停停,一旦出现足部溃烂了,哪怕一丁点的破溃,也要及时到血管专科就诊,以免溃疡加剧发展,出现感染、甚至坏死,而不得不去截肢。 作者 刘晓兵,男,上海交通大学医学院附属第九人民医院血管外科副主任医师,博士。2008年5月-10月,受第四批上海交通大学医学院“百人计划”项目支持,至意大利米兰IRCCS San Raffaele医院血管外科做访问学者,进修血管外科开放性和介入性手术。2010年10月至2012年10月赴美国德克萨斯大学Texas Heart Institute博士联合培养两年,从事心血管疾病研究。目前撰写相关文章发表于国内外核心期刊20余篇,SCI收录10篇,第一作者最高影响因子6.874分。参与编著《临床血管外科学》多个章节,近十万字。承担或参与多项市科委、教委及国家自然科学基金项目。目前是美国国际血管外科协会SVS(Society of Vascular Surgery)会员。擅长周围血管疾病的腔内及外科治疗,包括重症肢体缺血、缺血性糖尿病足病及下肢静脉曲张的微创介入治疗,熟练掌握各类开放性及腔内介入性手术。如主髂动脉、股腘动脉、膝下动脉长段或短段闭塞的腔内血管成形术及自体大隐静脉或人工血管的旁路转流术,病变类型从TASC分型A到D。缺血性糖尿病足病的腔内与外科联合治疗为工作重点方向。通过下肢动脉的腔内再通技术,特别是膝下小腿动脉BTK病变的开通,及时恢复肢体供血,同时联合外科手术对足部创面进行一期修复,可以成功挽救远端已坏疽的肢体,保住肢体免于截肢,使患者今后可以脱拐走路,大大提高患者的生活质量。 图1,术前术后小腿动脉DSA比较图2,术后三月足部创面完全愈合图3,糖尿病巨大创面的处理:清创+植皮术
刘晓兵 主任医师 上海第九人民医院 血管外科1324人已读 - 精选 糖尿病足病患者须知
糖尿病足病是由于周围神经营养障碍性病变、动脉闭塞性病变,以及容易合并骨和软组织感染等一系列病变引起的。足部溃疡是糖尿病最常见和最主要的并发症之一。据文献报道,大约5%~10%的糖尿病患者有不同程度的足部溃疡,足部溃疡多发生于糖尿病发病10年以后;病程超过20年者,约45%发生足部神经障碍性病变;1%的糖尿病患者需要截肢治疗,其截肢率是非糖尿病患者的15倍。糖尿病在我国近年来也列为高发疾病范围,属第3位。严重的足部溃疡使患者生活质量严重下降,而且给治疗上带来了一定的困难,特别是疗程长,医疗费用高,必须引起高度的重视。一、 糖尿病足部病变的分类和分级常见的糖尿病足部病变,主要是发生溃疡和坏疽。溃疡可以深浅不一,伴或不伴有感染。坏疽可以是局部的,也可以累及整个足部。少数的足部病变为Charcot骨关节病和神经性水肿。糖尿病足部溃疡和坏疽的原因主要有:神经病变、血管病变和感染。按病因分类为:①神经性;②缺血性;③混合性。按病情的严重程度和足部溃疡的情况主要有两种分类方法。第一种是Wagner分级法,共5级。0级:足部有溃疡发生的危险因素存在,但目前无溃疡;1级:皮肤表面溃疡,临床上无感染现象;2级:有较深的溃疡,可涉及肌腱或关节囊,常合并蜂窝织炎,无脓肿或骨髓炎;3级:深度溃疡,伴有骨组织病变、脓肿或骨髓炎;4级:有缺血性溃疡,局限性坏疽(趾、足跟或前足背)。坏死组织可合并感染,合并神经病变;5级:广泛性全足坏疽,需截肢。第二种是Liverpool分级法,分原发性和继发性两种。原发性包括神经性、缺血性、神经-缺血性三方面因素。继发性包括无并发症和有并发症(如蜂窝织炎、脓肿或骨髓炎等)两方面。二、 致病因素和临床表现必须注意到容易导致足部溃疡和坏疽的一些高危因素,加以高度重视。①神经病变:感觉神经、运动神经和自主神经等;②周围血管病变;③以往有足部溃疡病史;④足部畸形,如鹰爪足、Charcot足;⑤足部胼胝;⑥患者失明或视力严重减退;⑦合并肾脏病变,特别是慢性肾功能衰竭;⑧老年人,尤其是独立生活者;⑨不能观察自己足部或感觉迟钝者;⑩糖尿病知识缺乏者。 神经营养障碍和缺血是糖尿病患者并发足部溃疡的主要原因,两者往往同时存在。糖尿病引起神经营养障碍的原因尚不十分清楚,一般认为与代谢和血供的因素有关。长期高血糖可导致周围神经营养障碍而变性,在足部表现为对称的远侧多发性神经病变。 高血糖是2型糖尿病的主要特征。1型的特点是胰岛细胞生成胰岛素的功能丧失或低下。前者是在环境和遗传因素作用下,胰岛素分泌的功能受损和对胰岛素拮抗作用。高血糖通过两种途径影响糖尿病并发症的发生和发展。葡萄糖可还原成山梨醇,并经过多种复杂的机制在某些组织中堆积,如神经、视网膜和肾脏等。另一种代谢障碍可能是蛋白质糖化、包括血红蛋白、白蛋白、胶原、纤维蛋白和脂蛋白等。糖化的蛋白质可能与糖尿病患者的小血管和大血管的损伤都有关。空腹高血糖时,人体处于分解代谢状态,因蛋白质分解和糖原异生而引起负氮平衡。还有一些其他的因素能加重患者足部的负荷。胶原糖化可导致真皮层增厚和弹性纤维丧失,使组织增厚和柔顺性降低,角蛋白也可发生糖化,使整层皮肤僵硬,从而使关节活动受限。1. 神经营养障碍 糖尿病患者病变过程中发生周围神经病变,这是由于Schwann细胞代谢缺陷引起的感觉神经和运动神经脱神经鞘的原因。这种病变过程的临床表现是延迟神经传导的速率。光镜检查发现,围绕在Schwann细胞周围的基膜增厚,在病变的发展过程中,髓鞘常常破裂。肢体的远程部分神经经常受到影响,有髓鞘的和无髓鞘的神经纤维同样受累。有些糖尿病患者的脊髓束前角细胞减少和神经胶质的增多。这些神经破坏的原因可能是神经束表面的滋养血管闭塞的因素。这个过程显示运动神经和感觉神经的损害。当周围神经病变时,开始为最远程的部位比近侧部位更广泛性地脱髓鞘,继而发生神经病变,但比较缓慢。可表现为夜间的肢体痉挛和感觉异常,触觉和痛觉的丧失,最后为深部的肌腱反射消失。这说明神经系统的保护性功能逐渐丧失。 (1)运动神经病变:主要表现为足的内跗肌肌无力,使长屈肌和伸肌肌腱不平衡,从而导致典型的弓形足,足趾呈爪形。爪形足趾位于跖骨头下的脂肪垫向远侧移位,减弱跖骨头下的支撑作用。正常时,足趾可承受人体施加于足部重量的30%,在某些情况下可增加到50%。发生严重的爪形趾后,足趾即不承受重量,从而增加跖骨头的负荷。Gooding等报道,在糖尿病性神经病变时,跖骨头下和足跟下的脂肪垫萎缩,使这两处的压力增加。糖尿病足部溃疡,90%发生于受压最大的部位。近年来学者们发现,糖尿病患者足部皮肤层胶原纤维和弹力纤维等的改变,使组织增厚、僵硬等可进一步引起关节活动受限。在这种情况下,患足受压极易导致溃疡的发生。 (2)感觉神经病变:根据主要受累感觉神经纤维的不同,而有疼痛或无痛两种不同的表现。无痛性神经病变是引起溃疡最重要的原因。感觉神经营养障碍使触觉和痛觉等保护性功能减退,以致患足经常发生外伤等而致溃疡。 (3)交感神经病变:除发生一些全身性症状,如直立性低血压和腹泻等外,在足部则表现为汗腺功能丧失,使皮肤干燥和皲裂。此外,因血管舒缩功能改变,足部微循环的调节功能减退,使血循环量增加和动静脉间短路开放。这也是使皮肤层供血减少导致溃疡的原因。 正常人足的组织结构坚韧,在感觉神经无病变时,能承受100 kg/cm2的压力而不破损。发生糖尿病性神经病变时,严重者当患足被锐器创伤时也毫无感觉。神经营养障碍性溃疡主要为保护性感觉丧失和受压引起,但患者血供正常,多发生于足底,相当于第1、第2和第5跖骨头处。其特征为溃疡较深,周围有增厚的角化组织,底部呈淡红色,容易出血,无疼痛,患足温暖并可扪及动脉搏动。神经性病变最后可使患足中段塌陷形成Charcot畸形和跖面溃疡,一般发生于起病12年以上,其患病率约为1%。Brooks报道,患足交感神经病变,使血流增加,导致足部骨质疏松而易损伤,与Charcot畸形的发生有关。2. 缺血性疾病 约50%的糖尿病患者在发病10年后,发生下肢动脉硬化闭塞性病变,其患病率为非糖尿病者的4倍。1998年,Laing报道,2型糖尿病患者下肢动脉硬化的发生率较对照组高20倍。在年龄较轻时,即因糖尿病而发生动脉硬化者,病情进展较快,预后也较差。除糖尿病外,高血压、吸烟、高血脂、肥胖等,也是糖尿病患者发生动脉硬化的因素。糖尿病患者动脉硬化的病理改变,与非糖尿病患者无显著差异,但前者的特征为硬化性病变很少发生于主-髂动脉,而多局限于胫动脉和腓动脉的起始段,远侧的动脉仍然通畅,可以被重建。有时还累及远侧股浅动脉,表现为这些动脉广泛的管腔狭窄或闭塞,足背动脉和足部的动脉多不受累,足部微循环亦无闭塞性病变。糖尿病患者下肢和足部动脉常有内膜钙化,年龄较大或病程长者的动脉中层也可发生钙化,但动脉腔仍然开通。据统计,病程超过35年以上,动脉钙化率为94%,有神经和血管性病变并存,或者有Charcot关节畸形者,在发病短期内即可出现动脉硬化。虽然中层有钙化存在,但血管中层和内腔还比较正常,所以在局部扎止血带,常不能使这些钙化的动脉闭塞。因此,患肢的踝/肱指数常出现高于正常值的假象,有时这种指数可高达2以上。许多作者曾认为,糖尿病侵及小动脉,使微循环中的血流量减少,表现为内膜主要是基膜增厚,包括足弓和跖部的血管。电子显微镜检查证实了基膜增厚这种病理学改变。基膜增厚可能是糖尿病患者微血管病变的早期现象,它影响毛细血管的渗透和干扰内皮细胞代谢目前有待于进一步证实。Reiber等指出,糖尿病患者在股深动脉远侧段与膝部周围动脉间,形成侧支循环的代偿功能减弱,因此,可在病变初期即出现缺血的临床表现。 缺血的患足在承受一定时期的低压后,即可发生溃疡。一旦溃疡发生后,局部的供血量必须增加数倍以上才能愈合。单纯的缺血性溃疡较少见,只占糖尿病足溃疡的10%~15%,大约1/3足溃疡同时有神经和缺血病变。缺血性溃疡多发生于足趾和足跟部,而不在跖骨头部位。缺血的患足可因外伤等(如长时间卧床、烫伤、赤足行走、着鞋过紧等)导致溃疡形成。缺血性溃疡的特征为:患足皮肤发凉、有退行性变化、无动脉搏动可扪及、溃疡周围无角化性硬结、底部为纤维组织、不易出血,触之常有疼痛。三、 临床检查与并发症处理1、无损伤血管检查 足部溃疡和外科伤口必须进行愈合倾向的评估,可应用无损失技术来测定肢体的动脉血流。由于小动脉和血管壁中层的钙化增加,肢体节段性动脉测压检测时,压迫血管具有一定的难度。对于长期糖尿病患者胰岛素依赖者,它产生的高测读数是不正常的。根据趾部的血管比踝近侧、跖部和胫部血管更少发生病变,所以趾动脉相对能够被精确测定其指数。PPG(光电容积描记)方法检测可提供精确的、可以重复的趾动脉压力。这种无损伤检测对于评估足部的血供情况、截肢或溃疡创面的愈合很有价值。Holstein和Lassen报道局部截肢伤口成功愈合的经验,趾动脉压在2.67 kPa或更小时,截肢伤口愈合仅9%。而趾动脉压力超过4.00 kPa时,所有的患者伤口均痊愈。Barnes报道,趾动脉压>3.33 kPa时,创面也能成功愈合。 在所有的其他因素相等条件下,糖尿病患足创面愈合动脉血压需要高于非糖尿病患者的数值。这是血管闭塞性疾病的综合因素,也是阻力大和流量低的结果。趾动脉压力测定对于评价腘动脉和胫动脉病变的患者和足部小血管闭塞的患者是相当有用的。正常的趾/肱指数是0.75,如果指数<0.25,代表足部严重闭塞性病变。计算趾动脉压力指数和测定节段性动脉压,外科医师能评价血管树病变的不同节段,从股动脉至远程趾动脉,以及在每一个平面来量化动脉阻塞的关系。根据趾动脉压的数值,我们可预见患者需要采取何种治疗方法。2、影像学检查 糖尿病足部感染者应该进行影像学检查骨骼系统,通过能否看到骨组织的破坏来反映,除外骨髓炎病变的形成程度和进展,皮质的不规则说明病变的早期。X线片也能鉴别软组织中的气体,糖尿病足部感染存在软组织中的气体常常不是梭形芽孢杆菌所致,可能是产气的厌氧菌感染。骨髓炎常常在X线平片上反映,由于炎症充血和继发性的去骨化(deossification),包括发现局部的骨窗孔、皮质或髓质骨的穿孔,这个过程不易发现,一直等到一定量的骨组织吸收。一般从感染开始2~3周后才出现这种现象。 锝(technetium)磷骨闪烁扫描能够检测发病感染几天内的早期病变。镓(gallium)扫描局限在感染的骨组织,是反映粒细胞和细菌共同作用所致的迹象。铟(indium)标记白细胞研究对于感染是特异性的,因为放射性标记的白细胞是不能结合进入感染区域与骨组织代谢相作用,当感染问题解决后,扫描就正常了。 磁共振(MRI)检查,具有很高的组织对比性,对软组织感染非常敏感,用低信号强度在T1加权扫描和高信号强度在T2加权扫描时,能够检测早期的改变。在另外的骨结构研究中,MRI能够精确地观察软组织和局部感染信息。磁共振血管成像(MRA)检查,能反映主干动脉的狭窄和闭塞情况。 彩超和动脉造影(DSA)检查,能为诊断和临床治疗提供更准确、更详尽的信息和资料,为血管重建血流通道提供十分有用的客观依据。3、并发症及其治疗 (1)感染:足部溃疡形成后,应该确定有否并发感染。任何足部的开放性溃疡均可存在多种细菌感染。最常见者依次为金黄色葡萄球菌、链球菌、革兰阴性杆菌和某些厌氧菌等。但是创面培养出细菌,并不一定已并发感染,一般认为,每克组织中的细菌数达105是确诊感染的标准。糖尿病足感染的临床症状范围较广,最轻微的发现是蜂窝织炎,皮肤的炎症表现。它的表现为红和皮肤暖的现象,而没有皮肤结构的缺陷。感染侵犯到皮肤层的表现为皮肤充满液体的水泡,这是毛细血管渗出增加的结果,从细胞的连接处液体漏出和细胞破裂。这对损伤的组织起一定的保护作用,这液体可能是一种优越的培养基,然而,如果感染的话,病原菌可在损伤的部位传播开来和造成表面损害,而且有一定毒力的病原体穿透进入足部的深层组织。 糖尿病足部感染,可以隐藏的形式存在。在组织深部可表现为亚临床症状的骨髓炎,并经窦道形成浅组织感染,所产生的炎性液体,可顺筋膜流至组织表面,发生慢性感染。通常窦道经过上皮化(epithelialized),可导致感染部位的慢性损害。在这一过程中,骨质的破坏也并不少见,患者常因有神经病变,而被忽视了可能存在的骨骼病变。当窦道发生引流不畅时,急性感染可阻塞窦口,很快产生腔内脓肿。慢性骨髓炎伴急性软组织感染者,其病程进展可与患者主诉不一致。某些感染如表皮感染,或同时合并皮下组织感染等,可使营养血供中断,使病情进行性扩展,严重者可导致患足皮肤、筋膜和肌肉的坏死,常表现为干性坏疽。并发蜂窝织炎时,溃疡周围有红肿,此时应考虑是否还有深部脓肿、骨髓炎存在。其特点为原来无痛的患足发生疼痛;X线平片可见有产气菌所造成的软组织中的气体存在。糖尿病并发骨髓炎者,有一些特殊的变化,包括骨膜反应、骨质疏松、关节附近骨皮质缺损和骨质溶解等。骨膜反应发生于跖骨干,骨质溶解多见于跖骨远端和近侧趾骨底部,关节面一般至后期才被破坏。临床检验中,白细胞计数可不升高,但血细胞沉降率往往上升。Crerand等报道,99mTc骨扫描和111In标记白细胞扫描,对骨髓炎的确诊率达90%。磁共振检查的敏感性、特异性和正确性,分别为88%、100%和95%,一旦发现骨髓炎,必须做彻底清创术。清创的目的在于:①除去局部的细菌;②促进愈合;③确定创口内无过度角化组织和肿瘤存在;④减轻局部的感染。必须每日检查创面,注意肉芽的情况、有无感染和残留疤痕组织等。健康的创面应有新鲜肉芽生长的湿润环境和无明显细菌感染存在。因为在这个条件下,有利于上皮组织生长、新血管生成和结缔组织合成。 目前已有一些药物供清创后局部应用。如银离子可杀灭创口中对抗生素耐药的菌种。卡地姆碘能在局部持续释放出抗菌剂,清除细菌和渗出。 已常规方法处理的创面于2周内无好转者,可以考虑作生物治疗(细胞疗法)。目前美国FDA批准上市的有Dermagraft和Apligraf两种,为成纤维细胞置于可吸收材料制成的网孔上的制品。一些促使创面愈合的重组生长因子,如血小板衍化生成因子(PDGF),即FDA批准的Becaplermin等,也已在临床取得良好的疗效。 (2)坏死:足趾坏疽并不少见。可发生于供血正常但有神经病变的患者,亦可因足趾血管被炎性细胞和脓毒栓子阻塞所致。足趾坏疽一般为干性坏疽。沿组织层面,如腱鞘等向近侧扩展,有时可导致坏死性筋膜炎。其特征为局部红肿、发热、有疼痛、皮肤有暗紫色斑等,病死率较高。严重者需截肢或截趾。 (3)动脉硬化性闭塞:由于足部动脉和微循环保持通畅,大多数学者们主张及时做患肢远侧段动脉转流术。动脉重建术的适应证为静息痛、组织溃疡或坏疽,经保守治疗无效、间隙性跛行等,严重影响生活和工作者,需在控制血糖后施行手术。患者一般均有较好的手术耐受力,手术并发症和死亡率与非糖尿病者无差异。一般认为,细致的影像学检查,确定患肢远端的流出道,以及精细、正规的手术操作,可使动脉重建术成功率达90%。Reiber等报道,重建术后3年通畅率和救肢率为87%和92%,5年救肢率仍为87%,手术死亡率为1.8%,手术疗效令人满意。对下肢近侧动脉主干短段狭窄和闭塞者,可选用腔内成形的手术,联合外科截趾或截半足手术,修复创面,避免踝关节以上大截肢,最大程度保护肢体,保存患者行走功能(如图)。长段病变时,与非糖尿病患者同样做转流术。内支架放置和基因治疗均已在临床应用,其效果有待长期观察。 术前术后小腿动脉DSA比较(九院血管外科资料,未经允许不得转载) 术后三月足部创面完全愈合(九院血管外科资料,未经允许不得转载)(蒋米尔)参考文献陆民,黄新天,蒋米尔等?2000?糖尿病足部溃疡研究近况?临床外科杂志,8:110~112Brem H, Sheehan P, Boulton AJM?2004? Protocol for treatment of diabetic foot ulcer? Am J Surg,187(Supple to May):1S~10SSeabrook GR,Towne JB?2000?Management of foot lesions in the diabetic patient?In:Rutherford RB eds?Vascular Surgery?5th ed?Philadephia:W?B?Saunders,76:1093~1102
刘晓兵 主任医师 上海第九人民医院 血管外科2785人已读 - 医学科普 扼住颈动脉狭窄的“咽喉”
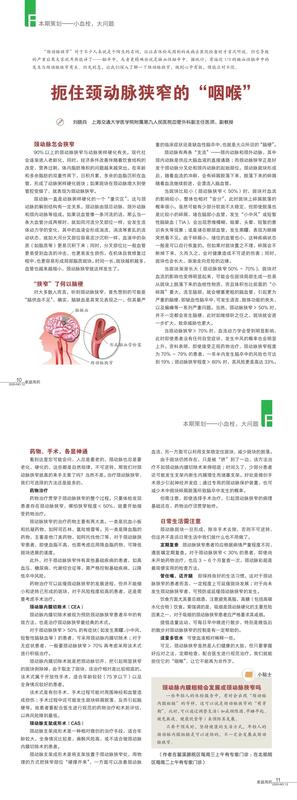 刘晓兵 主任医师 上海第九人民医院 血管外科765人已读
刘晓兵 主任医师 上海第九人民医院 血管外科765人已读





